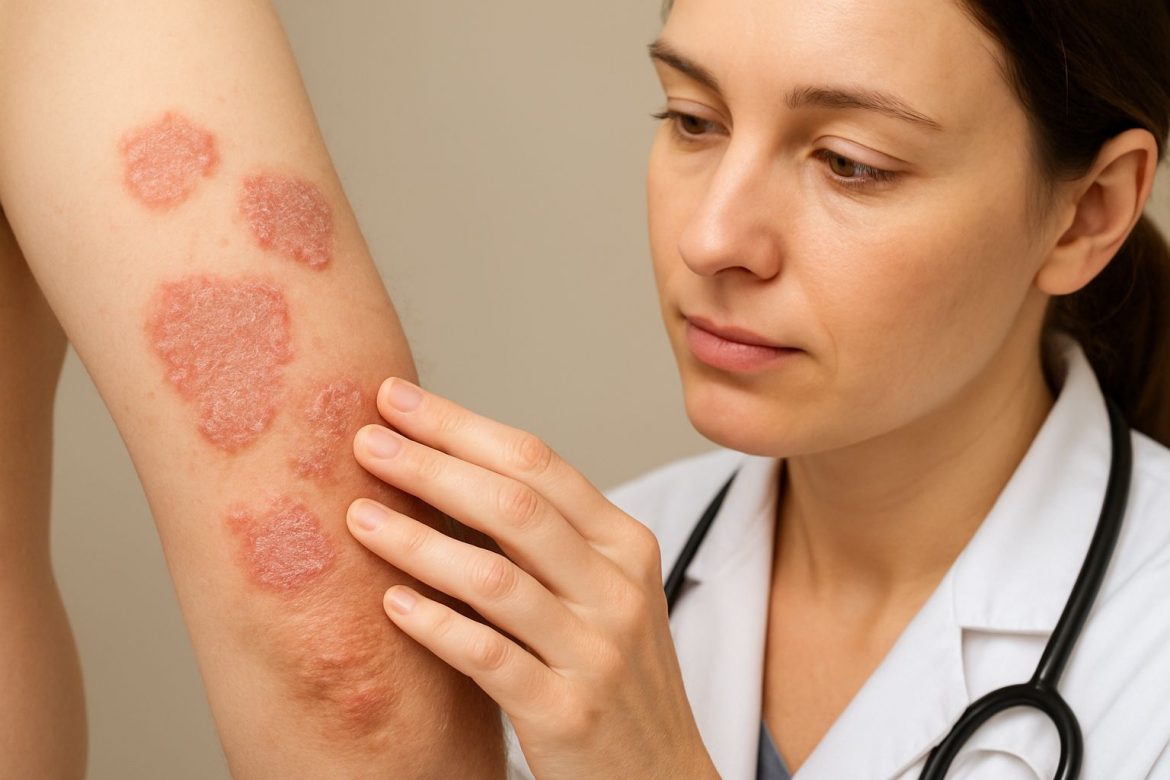
A pikkelysömör, orvosi nevén pszoriázis (psoriasis), egy krónikus, nem fertőző, gyulladásos autoimmun bőrbetegség, amely világszerte emberek millióit érinti. Jellemzője a bőrsejtek kórosan felgyorsult szaporodása, ami vastag, vörös, pikkelyes plakkok kialakulásához vezet. Bár a pszoriázis elsősorban a bőrt érinti, sokkal több, mint egy egyszerű kozmetikai probléma: egy szisztémás betegség, amely jelentős hatással van az életminőségre, és komoly társbetegségek kialakulásának kockázatát is hordozza.
Mélyen megértve a betegség mechanizmusait, tüneteit és a modern orvostudomány által kínált kezelési lehetőségeket, a pszoriázisban szenvedők számára elérhetővé válik a hatékony tünetkontroll és a teljesebb élet. Célunk, hogy részletesen bemutassuk ezt az összetett állapotot, a genetikai gyökerektől a legújabb biológiai terápiák alkalmazásáig.
Mi a pikkelysömör (pszoriázis)? A bőrsejtek felgyorsult életciklusa
A pszoriázis alapvetően a bőrsejtek (keratinociták) életciklusának zavarából fakad. Egy egészséges ember bőre körülbelül 28 nap alatt újul meg: az alsó rétegekben képződő sejtek fokozatosan a felszínre vándorolnak, ahol elhalnak és lehámlanak. Pszoriázis esetén azonban ez a folyamat drámaian felgyorsul, mindössze 3-4 napra csökken. Ez a gyors sejtszaporulat vezet ahhoz, hogy a sejtek felhalmozódnak a bőr felszínén, létrehozva a jellegzetes vastag, ezüstös-fehér pikkelyekkel borított vörös foltokat, az úgynevezett plakkokat.
Ez a jelenség azonban nem a bőr hibája, hanem immunrendszeri zavar következménye. A pikkelysömör patogenezise szerint bizonyos T-sejtek (a fehérvérsejtek egy típusa) tévesen támadják meg a szervezet saját egészséges bőrsejtjeit, gyulladásos kaszkádot indítva el. Ez a krónikus gyulladás stimulálja a bőrsejtek túlzott növekedését és érését. Ezért nevezzük a pszoriázist T-sejt közvetítette gyulladásos bőrbetegségnek.
A pikkelysömör nem csupán egy bőrbetegség, hanem egy szisztémás gyulladásos állapot külső megnyilvánulása, amely az immunrendszer téves működéséből ered.
A pszoriázis prevalenciája és gyakorisága
A pszoriázis viszonylag gyakori betegség. Világszerte a lakosság 2-3%-át érinti, függetlenül kortól és nemtől. Bár bármely életkorban kialakulhat, két fő csúcsidőszakot figyeltek meg a megjelenésében: az elsőt 20 és 30 év között, a másodikat pedig 50 és 60 év körül. A betegség lefolyása rendkívül változó; vannak, akiknél csak enyhe tünetek jelentkeznek, míg másoknál a test nagy felületét érintő, súlyos, életminőséget rontó formában nyilvánul meg.
Magyarországon is több százezer ember él ezzel a krónikus állapottal. Fontos hangsúlyozni, hogy bár a betegség gyógyíthatatlan, a modern orvostudomány eszköztára ma már rendkívül hatékony kezeléseket kínál a tünetmentes vagy minimális tünetekkel járó állapot eléréséhez és fenntartásához.
A pszoriázis okai: miért alakul ki a krónikus gyulladás?
A pikkelysömör okai komplexek és multifaktoriálisak. A betegség kialakulásában szerepet játszik a genetikai hajlam és a környezeti kiváltó tényezők kölcsönhatása. Egyetlen okot nem lehet megnevezni, de a kutatások egyértelműen az immunrendszer diszregulációjára mutatnak.
Genetikai hajlam és öröklődés
A genetika kulcsszerepet játszik a pszoriázis kialakulásában. Ha az egyik szülő pszoriázisos, a gyermeknél 10-25% az esélye a betegség megjelenésére. Ha mindkét szülő érintett, ez a kockázat akár 50%-ra is emelkedhet. A kutatók számos olyan gént azonosítottak, amelyek összefüggésbe hozhatók a betegséggel, különös tekintettel a HLA (Humán Leukocita Antigén) rendszer bizonyos alléljeire, mint például a HLA-Cw6. Ez a génvariáns erősen összefügg a korán kezdődő és súlyosabb formában jelentkező pszoriázissal.
A genetikai meghatározottság azonban nem jelent szükségszerűséget. A gének csak a hajlamot kódolják, a betegség tényleges megjelenéséhez általában valamilyen külső kiváltó tényező, más néven trigger szükséges.
Környezeti kiváltó tényezők (triggerek)
A pikkelysömör fellángolását vagy első megjelenését gyakran valamilyen külső vagy belső stresszhatás követi. Ezen tényezők ismerete segíthet a betegeknek elkerülni a súlyosbodást.
- Fertőzések: Különösen a felső légúti, streptococcus baktérium okozta fertőzések (pl. mandulagyulladás) válthatnak ki pszoriázisos fellángolást, főként a csepp alakú (guttált) pszoriázis esetében.
- Stressz és pszichológiai terhelés: A krónikus vagy akut stressz az egyik leggyakoribb kiváltó tényező. A stresszhormonok (kortizol) megváltoztatják az immunválaszt, ami gyulladásos folyamatokhoz vezethet.
- Sérülések (Köbner-jelenség): Bármilyen bőrsérülés, beleértve a vágásokat, horzsolásokat, napégést, vagy akár a tetoválást, új pszoriázisos plakkok kialakulását idézheti elő az érintett területen. Ezt a jelenséget Köbner-fenoménnek nevezzük.
- Gyógyszerek: Bizonyos gyógyszerek, mint például a béta-blokkolók (vérnyomáscsökkentők), a lítium (hangulatstabilizáló), vagy az antimaláriás szerek, súlyosbíthatják a pszoriázis tüneteit.
- Életmódbeli tényezők: Az elhízás, a dohányzás és az alkoholfogyasztás mind összefüggésbe hozhatók a pszoriázis súlyosságának növekedésével és a kezelésekre adott gyengébb válasszal.
A genetikai lánc csak akkor szakad el, ha a környezeti tényezők aktiválják a rejtett hajlamot. A kontrollált életmód a kiindulópontja a tünetmentes állapotnak.
A pikkelysömör főbb tünetei és megjelenési formái
A pszoriázis tünetei rendkívül változatosak lehetnek, attól függően, hogy melyik altípusról van szó, és a test mely területeit érinti. A diagnózis felállításához és a megfelelő kezelési terv kialakításához elengedhetetlen a pontos altípus azonosítása.
Plakkos pszoriázis (Psoriasis vulgaris)
Ez a leggyakoribb forma, az esetek mintegy 80-90%-át teszi ki. Jellemzője a jól körülhatárolt, megemelkedett, vörös bőrfelületek, melyeket vastag, ezüstös-fehér pikkelyek borítanak. Ezek a plakkok viszkethetnek, fájhatnak, és repedezhetnek, ami vérzéshez vezethet.
Jellemző megjelenési helyek:
- Könyök és térd (extenzor felületek).
- A keresztcsont környéke (lumbosacrális régió).
- A fejbőr (gyakran összetévesztik a seborrheás dermatitisszel).
A plakkok mérete néhány millimétertől egészen nagy, összefolyó területekig terjedhet. A pikkelyek eltávolítása után gyakran megjelenik a Auspitz-jelenség: pontszerű vérzések láthatók, ami a vékony epidermisz alatti vérerek sérülését jelzi.
Guttált pszoriázis (Psoriasis guttata)
A guttált (csepp alakú) pszoriázis általában gyermekeknél vagy fiatal felnőtteknél jelentkezik, és gyakran egy streptococcus fertőzést (pl. torokgyulladást) követően alakul ki. A tünetek apró, csepp alakú, vörös foltok formájában jelentkeznek a törzsön, a karokon és a lábakon. Bár viszonylag hirtelen jelenik meg, gyakran spontán is eltűnik néhány hét vagy hónap elteltével, bár később átmehet a krónikus plakkos formába.
Inverz pszoriázis (Psoriasis inversa)
Ez az altípus a bőrhajlatokat érinti, ahol a bőr súrlódik, és nedves környezet uralkodik. Jellemzően megjelenik a hónaljban, a nemi szervek környékén, a farpofák közötti redőben és az emlők alatt. Az inverz pszoriázis plakkjai általában nem pikkelyesek, mivel a nedvesség miatt a pikkelyek leázhatnak, de élénkvörösek, sima felületűek és rendkívül érzékenyek, fájdalmasak lehetnek. Gyakran összetévesztik gombás fertőzésekkel.
Pusztulózus pszoriázis (Psoriasis pustulosa)
Ez egy ritkább, de súlyosabb forma, amelyet gennyel telt hólyagok (pusztulák) megjelenése jellemez. Ezek a hólyagok nem fertőzőek, a genny a fehérvérsejtek felhalmozódásából származik. Megjelenhet lokalizáltan (pl. tenyéren és talpon, Psoriasis pustulosa palmaris et plantaris), vagy kiterjedten, az egész testet érintve (generalizált forma). A generalizált pusztulózus pszoriázis életveszélyes állapot lehet, amely azonnali kórházi kezelést igényel, lázzal, hidegrázással és súlyos szisztémás tünetekkel járhat.
Eritrodermiás pszoriázis (Psoriasis erythroderma)
Ez a legritkább és legveszélyesebb forma, amikor a gyulladás kiterjed a testfelület 75-90%-ára. A bőr élénkvörös, égő, és intenzív hámlás kíséri. Ez a kiterjedt gyulladás megzavarja a bőr hőszabályozó és védő funkcióit, ami súlyos kiszáradáshoz, hőmérséklet-ingadozáshoz és szívproblémákhoz vezethet. Sürgősségi orvosi ellátást igényel.
Pikkelysömör a fejbőrön, körmökön és az ízületekben
A pszoriázis nem korlátozódik csupán a törzsre és a végtagokra, gyakran érinti a fejbőrt, a körmöket, sőt, az ízületeket is, ami további diagnosztikai és terápiás kihívásokat jelent.
Fejbőr pszoriázis
A fejbőrön megjelenő pikkelysömör az egyik leggyakoribb lokalizáció. Jellemzően vastag, jól körülhatárolt plakkok formájában jelentkezik, amelyek túlnyúlnak a hajvonalon. Gyakran súlyos viszketés kíséri, és a vastag pikkelyek miatt nehéz lehet a helyi kezelés. Fontos megkülönböztetni a közönséges korpától vagy a seborrheás dermatitistől, mivel a kezelési protokollok eltérőek.
Köröm pszoriázis (Psoriasis unguium)
A köröm pszoriázis az esetek mintegy 50%-ában fordul elő, és különösen gyakori a pszoriázisos ízületi gyulladásban szenvedőknél. A tünetek változatosak lehetnek:
- Apró lyukacskák (pitting): A köröm felületén apró, tűszúrás szerű mélyedések láthatók.
- Onycholysis: A körömlemez elválik a körömágytól.
- Olajfolt-jelenség: Sárgás-barnás elszíneződések a körömlemez alatt.
- Hyperkeratosis: Vastag pikkelyek felhalmozódása a köröm alatt, ami fájdalmas lehet.
A köröm érintettsége nem csak esztétikai probléma, hanem jelentősen ronthatja a kéz funkcióját is, és erős összefüggést mutat a szisztémás betegség súlyosságával.
Pszoriázisos ízületi gyulladás (Arthritis psoriatica)
A betegek mintegy 30%-ánál alakul ki pszoriázisos ízületi gyulladás (Arthritis psoriatica, PsA). Ez egy krónikus, gyulladásos ízületi betegség, amely a bőrbetegség megjelenése előtt, azzal egyidőben, vagy azt követően évekkel később is jelentkezhet. Súlyos esetben maradandó ízületi károsodást okozhat.
A PsA legfontosabb tünetei:
- Ízületi merevség, különösen reggel.
- Fájdalom, duzzanat az ízületekben (leggyakrabban a kéz és láb kisízületei, de érintheti a gerincet is).
- Daktilitisz (kolbászujj): Az ujj vagy lábujj teljes duzzanata.
- Enthesitis: Az inak és szalagok csontokhoz tapadásának gyulladása.
A PsA diagnózisa reumatológus szakorvos feladata, és a kezelése szorosan összefonódik a bőr tüneteinek kezelésével, gyakran igényelve szisztémás és biológiai terápiát.
A diagnózis felállítása és a súlyosság meghatározása
A pszoriázis diagnózisa általában klinikai vizsgálattal, a bőr jellegzetes elváltozásai alapján történik. Szövettani vizsgálatra (biopsziára) ritkán van szükség, általában csak akkor, ha a tünetek nem tipikusak, vagy más bőrbetegségektől (pl. ekcéma, gombás fertőzés, szifilisz) való elkülönítés szükséges.
A súlyosság felmérése
A kezelés megválasztása szempontjából kritikus a betegség súlyosságának pontos meghatározása. Erre több indexet is használnak:
| Mérőszám | Leírás | Alkalmazási terület |
|---|---|---|
| BSA (Body Surface Area) | A testfelület azon százaléka, amelyet a pszoriázis érint. Egy tenyérnyi terület kb. 1% BSA. | Egyszerű és gyors felmérés. |
| PASI (Psoriasis Area and Severity Index) | Komplexebb index, amely figyelembe veszi a vörösséget, a vastagságot, a pikkelyezést és az érintett terület nagyságát. | Klinikai vizsgálatokban és szisztémás kezelés indikációjának felállításában kulcsszerepű. |
| DLQI (Dermatology Life Quality Index) | Az életminőségre gyakorolt hatás mérése (fizikai, mentális, szociális terhelés). | A kezelés sikerességének szubjektív értékelésére szolgál. |
Általánosságban a pszoriázist enyhe (BSA < 3), közepesen súlyos (BSA 3–10) és súlyos (BSA > 10, vagy ha kritikus területeket – arc, nemi szervek, tenyér, talp – érint) kategóriákba sorolják. A súlyos és közepesen súlyos esetek indokolják a szisztémás vagy biológiai terápiák bevezetését.
A pikkelysömör kezelési lehetőségei: átfogó terápiás megközelítés
A pikkelysömör kezelése egyénre szabott, lépcsőzetes megközelítést igényel, amely a betegség súlyosságától, a lokalizációtól, a beteg életkorától és társbetegségeitől függ. A kezelési cél a plakkok eltüntetése, a gyulladás csökkentése és a sejtek túlzott szaporodásának normalizálása.
1. Helyi (topikális) kezelések
Az enyhe és közepesen súlyos pszoriázis első vonalbeli terápiája a helyi kezelés. Ezek a készítmények közvetlenül a bőrön fejtik ki hatásukat, csökkentve a gyulladást és a sejtosztódást.
Kortikoszteroidok
A topikális szteroidok a gyulladásos folyamat gyors és hatékony csökkentésére szolgálnak. Különböző erősségűek lehetnek. A nagy hatékonyságú szteroidokat általában csak rövid ideig, a fellángolások kezelésére használják, mivel hosszú távú alkalmazásuk mellékhatásokkal járhat (pl. bőrelvékonyodás, striák).
D-vitamin analógok (kalcipotriol)
Ezek a szerek normalizálják a bőrsejtek növekedését és érését. Kevésbé irritálóak, mint a szteroidok, és hosszú távon is biztonságosan alkalmazhatók. Gyakran kombinálják őket szteroidokkal a jobb hatékonyság érdekében (pl. kalcipotriol és betametazon kombináció).
Kőszénkátrány és ditranol
Ezek régebbi, de továbbra is hatékony szerek. A kőszénkátrány csökkenti a sejtosztódást és a gyulladást. A ditranol, bár hatásos, irritálhatja a bőrt és elszínezheti a ruházatot, ezért alkalmazása speciális protokollokat igényel.
2. Fényterápia (fototerápia)
A fényterápia, különösen az ultraibolya B (UVB) sugárzás, hatékonyan kezeli a közepesen súlyos és kiterjedt pszoriázist. Az UVB-fény lelassítja a bőrsejtek növekedését és csökkenti a gyulladást.
Szűksávú UVB (NB-UVB)
Ez a leggyakrabban használt fototerápiás módszer. A szűksávú sugárzás hatékonyabb és kevesebb mellékhatással jár, mint a régebbi szélessávú UVB. A kezelés általában heti 2-3 alkalommal történik, speciális fényterápiás kabinokban, orvosi felügyelet mellett.
PUVA terápia
Ez a módszer pszoralén gyógyszer (P) és ultraibolya A (UVA) fény kombinációja. A pszoralén érzékenyebbé teszi a bőrt az UVA-fényre, így mélyebb rétegekben is kifejti hatását. Bár rendkívül hatékony, a PUVA terápia hosszú távon növelheti a bőrrák kockázatát, ezért ma már kevésbé preferált, mint az NB-UVB.
3. Szisztémás gyógyszerek (klasszikus kezelések)
Súlyos, kiterjedt, vagy a helyi kezelésre nem reagáló esetekben, illetve pszoriázisos ízületi gyulladás esetén szisztémás, az egész szervezetre ható gyógyszereket alkalmaznak. Ezek a szerek vagy az immunrendszert modulálják, vagy a sejtosztódást gátolják.
- Metotrexát: Erős immunmoduláns, amely gátolja a sejtosztódást. Hatékony a súlyos plakkos és pszoriázisos ízületi gyulladás kezelésében, de rendszeres májfunkció-ellenőrzést igényel.
- Ciklosporin: Gyors hatású immunszupresszív szer, amelyet súlyos, rövid távú kezelésekre használnak, például eritrodermiás pszoriázis esetén. Magas vérnyomást és vesekárosodást okozhat.
- Acitretin (Retinoidok): A D-vitaminhoz hasonlóan normalizálja a bőrsejtek érését. Különösen hatékony a pusztulózus pszoriázisban. Terhesség esetén szigorúan tilos szedni a teratogén hatása miatt.
4. A biológiai terápia forradalma
Az utóbbi két évtized legnagyobb áttörése a pikkelysömör kezelésében a biológiai terápia megjelenése volt. Ezek a gyógyszerek nem elnyomják az egész immunrendszert, hanem célzottan blokkolják azokat a specifikus molekulákat (citokineket), amelyek közvetlenül felelősek a pszoriázisos gyulladás kialakulásáért.
A biológiai terápiák gyökeresen megváltoztatták a súlyos pszoriázisban szenvedők életét, lehetővé téve a szinte teljes tünetmentességet, a PASI 90 vagy akár PASI 100 elérését.
Hogyan működnek a biológiai szerek?
A biológiai szerek nagyméretű fehérje molekulák (monoklonális antitestek), amelyeket injekció vagy infúzió formájában adnak be. A hatásmechanizmus alapján több csoportra oszthatók:
- TNF-alfa gátlók (pl. Adalimumab, Etanercept, Infliximab): A tumor nekrózis faktor-alfa (TNF-α) egy kulcsfontosságú gyulladásos citokin. Blokkolásával jelentősen csökken a gyulladás a bőrben és az ízületekben.
- IL-12/IL-23 gátlók (pl. Ustekinumab): Ezek a szerek a T-sejtek differenciálódásában és a gyulladás fenntartásában szerepet játszó interleukinokat (IL-12 és IL-23) célozzák.
- IL-17 gátlók (pl. Secukinumab, Ixekizumab): Az IL-17 citokin kulcsfontosságú a pszoriázis patogenezisében. Blokkolásuk rendkívül gyors és hatékony tünetmentességet eredményezhet.
- IL-23 gátlók (pl. Guselkumab, Risankizumab): A legújabb generációs szerek, amelyek specifikusan az IL-23 p19 alegységét célozzák. Hosszú hatásidejük van, gyakran csak 3-4 havonta szükséges a beadásuk.
A biológiai kezelés bevezetése szigorú indikációhoz kötött (általában PASI > 10 vagy kritikus lokalizációk érintettsége, illetve pszoriázisos ízületi gyulladás), és bőrgyógyászati-reumatológiai centrumban történik. Mivel hatásuk az immunrendszerre irányul, fokozott fertőzésveszélyt jelentenek, ezért a kezelés előtt átfogó szűrés szükséges (pl. TBC, hepatitisz).
Életmód és kiegészítő terápiák a pikkelysömör kezelésében
Bár a gyógyszeres kezelés alapvető, az életmódbeli változtatások és a kiegészítő terápiák kulcsfontosságúak a pszoriázis menedzselésében és a fellángolások minimalizálásában. A betegség krónikus jellege miatt a mindennapi öngondoskodás elengedhetetlen.
Táplálkozás és diéta pikkelysömör esetén
Bár nincs "pszoriázis diéta", számos kutatás utal arra, hogy az étrend befolyásolhatja a gyulladás mértékét. Mivel a pszoriázis gyulladásos betegség, a gyulladáscsökkentő étrend előnyös.
Súlykontroll és a mediterrán diéta
Az elhízás növeli a gyulladásos citokinek termelődését és rontja a pszoriázis súlyosságát, valamint csökkenti a biológiai terápiák hatékonyságát. A súlykontroll ezért alapvető. A mediterrán diéta, amely gazdag gyümölcsökben, zöldségekben, teljes kiőrlésű gabonákban, hüvelyesekben és egészséges zsírokban (olivaolaj), bizonyítottan csökkenti a szisztémás gyulladást.
Omega-3 zsírsavak
Az omega-3 zsírsavak (halolaj, lenmag) gyulladáscsökkentő hatásúak. Rendszeres fogyasztásuk segíthet enyhíteni a tüneteket, különösen a pszoriázisos ízületi gyulladás esetén. Ezzel szemben az omega-6 zsírsavak (például egyes növényi olajok) túlzott bevitele pro-gyulladásos hatású lehet, ezért az arányukra figyelni kell.
Alkohol és dohányzás
A dohányzás az egyik legerősebb kiváltó tényező, amely súlyosbítja a betegséget és rontja a kezelési eredményeket. Az alkoholfogyasztás, különösen a túlzott bevitel, szintén összefügg a súlyosabb pszoriázissal és befolyásolhatja bizonyos gyógyszerek (pl. metotrexát) metabolizmusát.
Stresszkezelés és mentális egészség
A pszoriázis és a stressz közötti kapcsolat kétirányú: a stressz fellángolást okoz, a krónikus betegség pedig maga is jelentős stresszforrás. A látható bőrelváltozások miatt a betegek gyakran szorongást, depressziót és társadalmi izolációt élnek át.
Hatékony stresszkezelési technikák, mint a mindfulness, a jóga, a rendszeres testmozgás, és szükség esetén a pszichoterápia, jelentősen javíthatják az életminőséget és csökkenthetik a betegség aktivitását. A pszoriázis kezelési protokolljának szerves része kell, hogy legyen a mentális egészség támogatása.
A mindennapi bőrápolás fontossága
A megfelelő helyi bőrápolás elengedhetetlen a tünetek enyhítéséhez, még a szisztémás kezelések mellett is. A cél a bőr hidratálása és a pikkelyek fellazítása.
- Hidratálás: Naponta többször alkalmazott, illatmentes, zsíros hidratáló krémek segítenek csökkenteni a viszketést és a hámlást.
- Keratolitikus szerek: Szalicilsav vagy karbamid tartalmú készítmények használhatók a vastag pikkelyek eltávolítására, megkönnyítve a topikális gyógyszerek bejutását.
- Gyengéd tisztítás: Kerülni kell az agresszív szappanokat és a túlzottan forró vizet, amelyek szárítják és irritálják a bőrt.
Pszoriázis és az életminőség: társbetegségek kockázata
A pszoriázis nem izolált bőrbetegség. Mivel szisztémás gyulladásos állapot, a betegek nagyobb kockázattal néznek szembe más, súlyos krónikus betegségekkel, amelyeket gyakran pszoriázisos kísérőbetegségeknek (komorbiditásoknak) neveznek.
Metabolikus szindróma és szív-érrendszeri kockázat
A pszoriázisban szenvedők körében gyakrabban fordul elő a metabolikus szindróma, ami magában foglalja az elhízást, a magas vérnyomást, a megemelkedett vércukorszintet és a diszlipidémiát (kóros vérzsírszint). A krónikus gyulladás hozzájárul az érelmeszesedés felgyorsulásához.
A súlyos pszoriázis önálló kockázati tényezőként szerepel a szívinfarktus és a stroke kialakulásában. Ezért a pszoriázisos betegek kardiológiai szűrése és a kockázati tényezők agresszív kezelése (vérnyomás, koleszterin) kiemelten fontos.
Egyéb komorbiditások
A pszoriázis gyakran társul más autoimmun állapotokkal is, ideértve a Crohn-betegséget, a cöliákiát és a gyulladásos bélbetegségeket. Ezen felül a betegek hajlamosabbak a zsírmáj kialakulására is, függetlenül az alkoholfogyasztástól. A depresszió és a szorongás magas prevalenciája miatt a pszichoszociális támogatás elengedhetetlen.
A gyulladásos kaszkád megértése rávilágít arra, hogy a pikkelysömör kezelése nem állhat meg a bőr tüneteinek enyhítésénél; holisztikus, interdiszciplináris megközelítést igényel, amely magában foglalja a bőrgyógyászt, a reumatológust, a kardiológust és szükség esetén a pszichológust is.
Speciális kezelési kihívások és a jövő perspektívái
Bár a biológiai terápia forradalmi áttörést hozott, a pszoriázis kezelése továbbra is tele van kihívásokkal. Ezek közé tartozik a terápia rezisztencia (amikor a kezelés idővel elveszíti hatékonyságát), a magas költségek és a betegek compliance-ének fenntartása.
A biológiai szerek és a bioszimiláris gyógyszerek
Ahogy a biológiai szerek szabadalmi védettsége lejár, egyre több bioszimiláris gyógyszer jelenik meg a piacon. Ezek a szerek biológiailag nagyon hasonlóak az eredeti referenciakészítményekhez, de olcsóbbak, ami remélhetőleg szélesebb körű hozzáférést tesz lehetővé a modern terápiákhoz.
A jövő terápiái: kis molekulájú gátlók
A legújabb kutatások a kismolekulájú, szájon át szedhető gyógyszerekre, mint például a JAK-gátlók (Janus Kinase Inhibitors) és a PDE4-gátlók (Foszfodiészteráz 4-gátlók) fókuszálnak. Ezek a szerek célzottan gátolják az intracelluláris jelátviteli útvonalakat, amelyek a gyulladásos folyamatokért felelősek. Előnyük, hogy tabletta formájában szedhetők, ami javíthatja a betegek együttműködési hajlandóságát, és hatékonyságuk megközelíti a biológiai terápiákét.
Napozás és a pszoriázis
A legtöbb pszoriázisos beteg tapasztalja, hogy a napfény (természetes UVB) enyhíti a tüneteket, ezért a nyári időszak gyakran a tünetmentesség ideje. Fontos azonban a mértékletesség és a napégés elkerülése, mivel a Köbner-jelenség révén a napégés súlyos fellángolást is okozhat. A szolárium használata a bőrgyógyászok többsége által nem javasolt, mivel az általa kibocsátott UVA sugárzás nem a legmegfelelőbb spektrum, és növeli a bőrrák kockázatát.
A pikkelysömör egy életre szóló kihívás, amely megköveteli a beteg aktív részvételét a kezelési folyamatban. A modern orvostudomány azonban ma már képes arra, hogy a betegek többségénél visszaállítsa a normális életminőséget, minimalizálva a bőrbetegség látható és szisztémás hatásait.
Gyakran ismételt kérdések a pszoriázisról
A pszoriázissal kapcsolatban rengeteg tévhit él a köztudatban. Itt tisztázzuk a leggyakoribb kérdéseket.
Fertőző a pikkelysömör?
Nem, a pszoriázis nem fertőző. Ez egy autoimmun betegség, amely nem terjed érintkezéssel, sem cseppfertőzéssel. Ezt az információt fontos hangsúlyozni, mivel a betegek gyakran szembesülnek társadalmi stigmával és elutasítással a tévhitek miatt.
Lehet gyógyítani a pszoriázist?
A pszoriázis jelenleg nem gyógyítható, mivel krónikus autoimmun állapot. Azonban a modern kezelésekkel, különösen a biológiai terápiákkal, a betegek elérhetnek és fenntarthatnak egy olyan állapotot, amelyet gyakorlatilag teljes tünetmentességnek tekinthetünk, jelentősen javítva az életminőséget.
Mi a különbség az ekcéma és a pszoriázis között?
Bár mindkét állapot gyulladásos bőrbetegség, eltérő eredetűek és tünetekkel járnak. A pszoriázisos plakkok általában vastagabbak, jobban körülhatároltak, és ezüstös pikkelyek borítják őket. Jellemzően a feszítő (extenzor) felületeken (könyök, térd) jelennek meg. Az ekcéma (atópiás dermatitisz) ezzel szemben gyakran a hajlatokban (flexor felületeken) jelentkezik, vékonyabb, vörösebb, és gyakran nedvedző, erős viszketéssel jár.
Mikor kell szisztémás kezelésre váltani?
A szisztémás kezelést (klasszikus szerek vagy biológiai terápia) akkor javasolják, ha a betegség súlyos (PASI > 10 vagy BSA > 10%), a helyi kezelések hatástalanok, vagy ha a pszoriázis kritikus területeket (pl. arc, tenyér, talp, nemi szervek) érint, vagy ha pszoriázisos ízületi gyulladás is fennáll.